関節リウマチ


1994年滋賀医科大学医学部卒業。日本リウマチ学会指導医・専門医、日本内科学会認定医・総合内科専門医。専門は関節リウマチのコホート研究、関節リウマチの医療経済学。自身も13歳で関節リウマチを発症し、医師であり患者であるという立場から、多くの関節リウマチ患者の治療に携わってきた。
関節リウマチは、免疫の異常によって関節を包んでいる滑膜(かつまく)に炎症が起こる疾患です。手足の関節を中心に腫れや痛みを生じ、やがて関節が破壊され、変形を来します。関節、筋肉、骨などの運動器官の痛みを伴う病気を総称して「リウマチ性疾患」といいますが、単に「リウマチ」といった場合は、関節リウマチを指すことが多いです。
関節リウマチはまた、 自己免疫の異常によって全身の結合組織に炎症が起こる「膠原病(こうげんびょう)」の1つに分類されています。国内患者数は70~80万人と推定され、男女比は1:4で、女性に多く見られます。発症のピークは30~50代ですが、子どもから高齢者まで誰もがかかり得る疾患です。
関節リウマチと診断された年齢
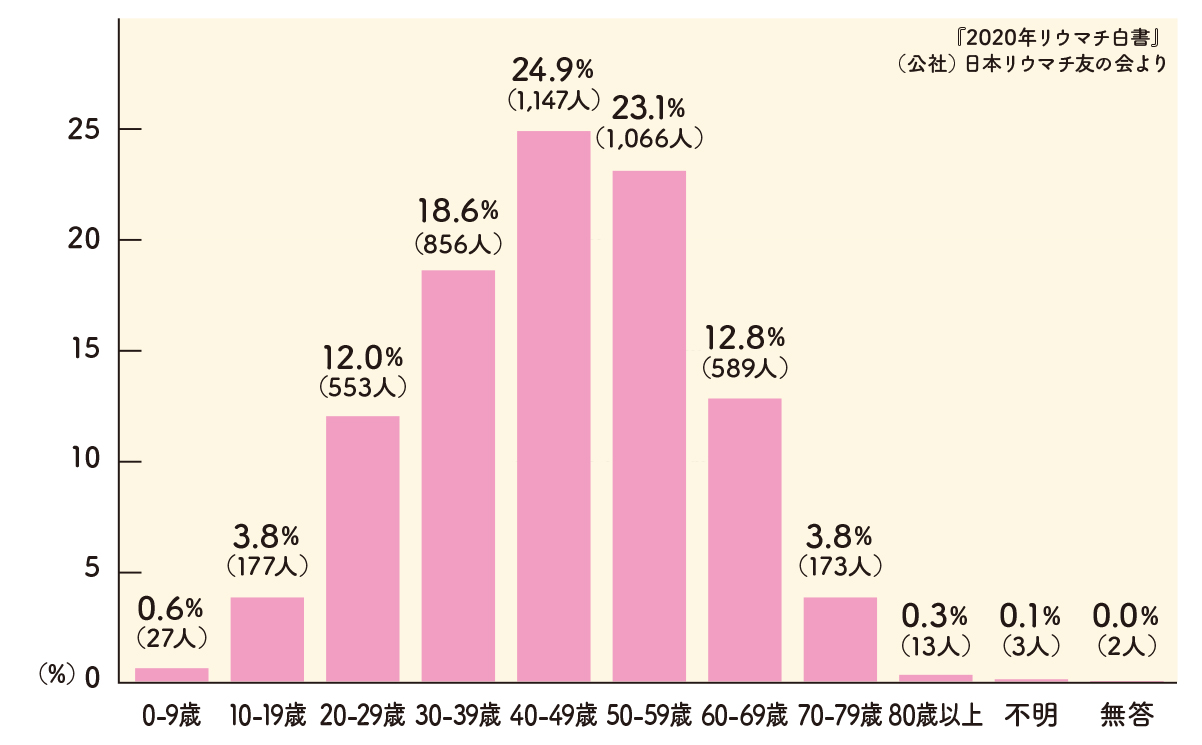
かつては不治の病といわれ寝たきりになることも多かったリウマチですが、ここ20年の間に治療法が著しく進歩し、関節の痛みや腫れがなく、日常生活に支障のない「寛解(かんかい)」という状態を目指すことが可能となってきました。また、関節の破壊は発症後1~2年の間に急速に進行することが分かり、早期診断・早期治療によって速やかに寛解へ導くことが重要と考えられています。
関節リウマチについて知る
関節リウマチの原因
関節リウマチは免疫の異常で起こる「自己免疫疾患」
関節リウマチは、免疫の異常によって起こる「自己免疫疾患」の1つです。私たちの体には細菌やウイルスなどの病原体から身を守るための免疫システムが備わっています。自己免疫疾患は、なんらかの原因でこのシステムに狂いが生じ、本来守るべき自分自身の細胞や組織を異物とみなして攻撃してしまうことで起こると考えられています。
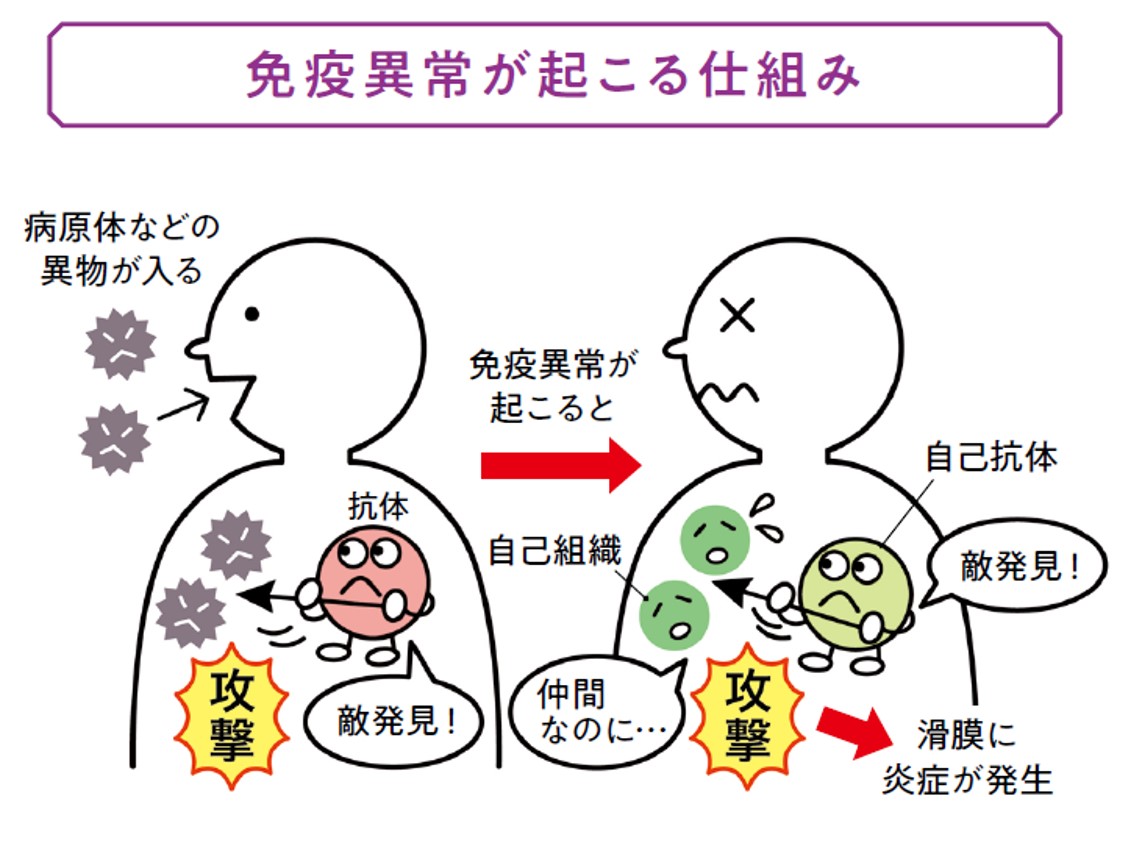
免疫システムが正常に働いている場合、免疫細胞が病原体などの異物を認識すると、「抗体」が産生されて異物を攻撃します。ところが関節リウマチをはじめとする自己免疫疾患では、自分自身の組織に対して反応する「自己抗体」が産生され、それが体の様々な組織を傷つけることで障害が引き起こされます。
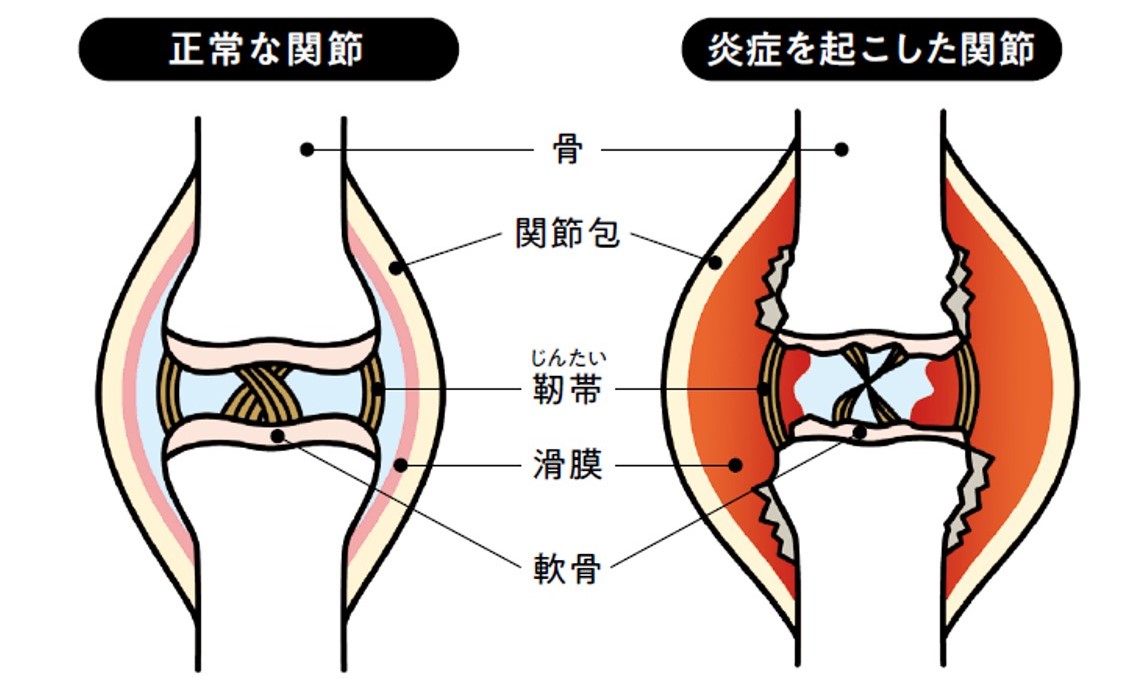
滑膜の組織が攻撃されて炎症を起こす
関節リウマチでは、関節内にある「滑膜」という組織を自己抗体が攻撃することにより、滑膜に炎症が起こり、関節炎(滑膜炎)を生じます。滑膜は関節を包む関節包を裏打ちしている薄い膜で、軟骨と共に関節のクッションの役割をしています。この部分に炎症を起こすと、滑膜はどんどん増殖して腫れ上がり、関節の腫れ、痛み、動かしにくさが生じます。この状態を放置すれば骨や軟骨が傷つけられて破壊され、さらに進行すると関節が変形して元に戻らなくなります。
遺伝的な素因+環境要因で発症
こうした免疫異常がなぜ起こるのか、根本的な原因はいまだ不明です。現在のところ、関節リウマチにかかりやすい遺伝的な体質があり、それにいくつかの環境要因(後天的な要因)が加わって発症するのではないかと考えられています。遺伝といっても、素因を引き継いでいる可能性があるだけで、親が関節リウマチを発症していれば必ず発症するということではありません。
環境要因としては、喫煙、歯周病が関節リウマチの発症や病状の悪化に関係が深いことが分かっています。また最近では、腸内環境の異常も関係することが明らかになりました。他に、化学物質、けが、強度のストレスなども危険因子として挙げられていますが、研究段階にとどまっています。
また、関節リウマチが女性に多いこと、好発年齢が30~50歳であり、妊娠・出産、閉経などで女性ホルモンのバランスに変化が起こりやすい時期に重なっていることから、発症には女性ホルモンの影響も指摘されています。これも、今後の研究成果が待たれるところです。
関節リウマチの症状
関節リウマチの症状は手指の関節の腫れとこわばりが典型的
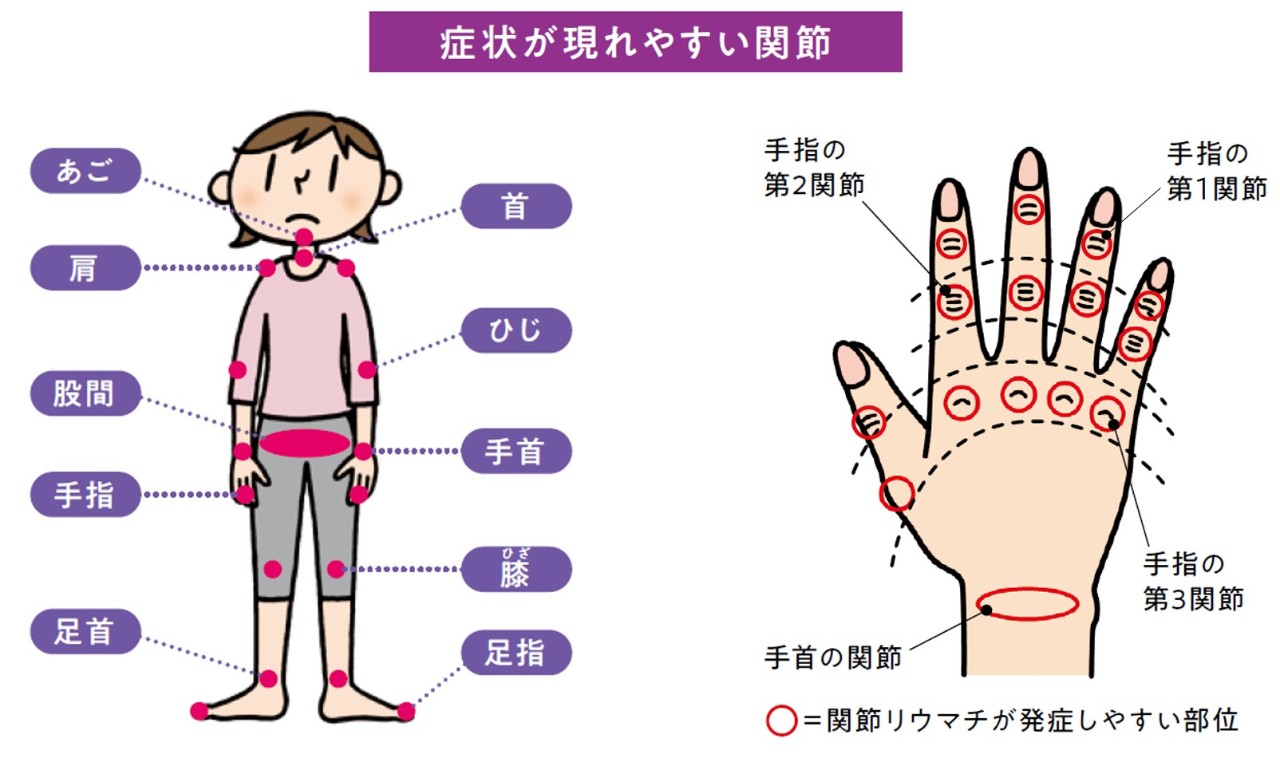
関節リウマチによる関節炎が起こると、手指、手首、ひじ、膝、足首、肩といった全身の関節に腫れ・痛み・こわばりなどの症状が現れます。こうした症状は最初に体のどこの関節から起こるか人によって異なりますが、とりわけ手首や手指の関節に出ることが多く、左右対称に起こるのが典型的です。
関節の炎症が進むと、骨や軟骨の破壊が起こり、やがて関節が変形してしまいます。また、倦怠感や微熱などの全身症状も見られるようになります。
一般的には、いったん関節の変形が起こると、適切な治療をしても手術以外では元に戻すことはできません。関節の破壊は発症後1~2年で急速に進むことが多いため、早期の診断と治療開始が極めて重要になります。そのためにも次のような初期症状を見逃さないようにしましょう。
初期症状① 朝起きた時の関節のこわばり
多くの場合、手の指の関節など小さな関節に起こります。手が腫れぼったく、握りづらいような感じが1時間ほど続き、しばらく体を動かしている間に消失します。関節を押した時に痛みを感じることもあります。
初期症状② 関節の腫れ
最初は手指の関節に現れやすく、1つか2つの関節が左右対称に腫れて痛むことが多いですが、痛みを伴わない場合もあります。腫れに触るとゴムボールのようなブヨブヨした感触があり、炎症が強ければ赤みや熱っぽさ、動かしにくさを感じることもあります。
この中でも特に重要な所見が、「関節の腫れ」です。関節に負担をかけた覚えがないのに数週間以上1カ所でも腫れが続くようであれば、早めの受診をおすすめします。
関節リウマチの確定診断には専門医の受診が必要
関節に腫れや痛みが生じる疾患は、関節リウマチ以外にも数多くあります。以下は、関節リウマチと間違えられやすい疾患の一例です。
【関節リウマチと紛らわしい疾患】
・変形性関節症…加齢により関節の軟骨がすり減る病気。指、膝、股関節に起こりやすく、触った感じはゴツゴツして硬く、骨に触れる感触がする。
・腱鞘炎(けんしょうえん)、ばね指…骨と筋肉をつなぐ腱を取り囲む鞘(しょう)が炎症を起こす病気。使い過ぎによって起こり、多くは片側だけに発症する。
・更年期障害…ホルモンバランスの乱れによって起こり、日常生活に支障を来す場合、更年期障害と診断される。
・関節リウマチ以外の膠原病(シェーグレン症候群、全身性エリテマトーデス、強皮症、皮膚筋炎、多発性筋炎、血管炎など多数)…免疫異常によって起こり、関節リウマチと症状が重なるケースが多い。
早期の診断は関節リウマチの専門医以外では難しいため、疑わしい症状がある場合は、できるだけ早めに「リウマチ科」のある病院か「リウマチ科」を標榜しているクリニックを受診するようにしましょう。日本リウマチ学会ホームページ(https://www.ryumachi-jp.com/)の中の “リウマチ専門医・指導医・施設検索”(http://pro.ryumachi-net.com/)から専門医を検索することも可能です。

関節リウマチの対処法
関節リウマチは血液検査や関節エコー検査で初期診断が可能に
関節リウマチでは早期の的確な診断により、時期を逃さず治療を開始することが重要です。最近では検査方法が進歩し、特に血液で検査する「抗CCP(cyclic citrullinated peptide)抗体検査」と、関節を超音波で検査する「関節エコー検査」が導入されたことで、より初期の段階での診断が可能になっています。
診断は、問診、触診の他、以下のような検査を組み合わせて行います。これらの検査は初期診断だけでなく、治療効果の確認や治療薬による副作用の確認、合併症の確認などの目的でも行われます。
【関節リウマチの検査(主なもの)】
●血液検査
以下、検査項目で確認
・赤沈…関節リウマチの炎症の度合い(活動性)を見る。
・抗CCP抗体(抗シトルリン化蛋白抗体)…免疫異常の有無を見る。抗CCP抗体は関節リウマチに特有な自己抗体で、他の関節炎との区別に用いられる。4.5U/ml以上で陽性と診断され、関節リウマチ患者の約80%が陽性である。
・CRP(C反応性タンパク)…関節リウマチによる関節炎の度合いを見る。
・リウマトイド因子…自己抗体の値を見る。この値が高いとリウマチ反応が陽性とされ、関節リウマチが疑われる。ただし、関節リウマチ患者でも陰性のことがあり、健康な人でも陽性のことがあるため、関節リウマチの診断に絶対的なものではない。
●尿検査
尿タンパクを調べ、腎機能を見る検査。薬の副作用や合併症のチェックもできる。
●関節超音波検査(関節エコー検査)
滑膜の炎症を直接見ることが可能。触診で明らかな関節の腫れが分からない場合でも、関節内の滑膜の厚みや炎症の程度を見ることができる。
●X線検査・CT検査…主に治療開始後に関節破壊を評価するために行われる。CTは合併症として起こりやすい間質性肺炎の確認にも使用されることがある。
関節リウマチ治療の基本は薬物療法
関節リウマチの治療は、できるだけ早く「寛解(かんかい)」に導き、寛解を維持していくことを目標に行われます。その中心となるのが、薬物療法です。
寛解とは、痛みや腫れなどの症状がなく、血液検査での炎症反応やX線(CT)画像上の関節の破壊もなく、病気の進行を完全に抑制できている状態のことをいいます。関節リウマチはたとえ一度よくなっても再燃する可能性があるため、かぜなどが治った時のように「治癒(ちゆ)」という言葉は使いません。

ひと昔前まではこの寛解ですら難しく、専ら痛みを抑える対症療法しか手がありませんでしたが、1990年代ごろからは抗リウマチ薬による治療が主流になり、1999年に免疫抑制剤の「メトトレキサート(MTX)」が、さらに2003年には生物学的製剤(バイオ製剤)が登場したことで寛解率が飛躍的に上昇しました。現在はさらに、JAK(ジャック)阻害薬なども登場し、治療薬の選択肢が広がり、関節リウマチの症状が劇的に改善する人が増えてきています。
関節リウマチは治療目標の達成に向けて、以下のようにいろいろな作用をもつ薬を組み合わせた治療が行われます。
●関節破壊の進行を抑える薬(抗リウマチ薬)
関節リウマチの原因である免疫の異常を起こりにくくして関節破壊の進行を抑える薬で、メトトレキサートなどの従来型合成抗リウマチ薬の他、生物学的製剤、JAK阻害薬などがあります。現在、関節リウマチの第一選択薬とされているのは、メトトレキサートです。リウマチが落ち着いてからも寛解を維持するために、原則的に使用を継続する必要があります。
従来型合成抗リウマチ薬 (免疫抑制剤) |
メトトレキサート(MTX)などの内服薬。免疫異常を抑制して進行を抑える。 |
生物学的製剤 |
炎症を引き起こす物質に作用し、進行を抑える。注射または点滴で投与する。 |
JAK阻害薬 |
最も新しい内服薬。効果は生物学的製剤と同等かそれ以上とされる。 |
●痛みを抑える薬
炎症による関節の痛みや腫れを和らげる薬で、非ステロイド性抗炎症薬(NSAIDs=エヌセイズ)やステロイドがこれに当たります。即効性があり、症状を一時的に緩和しますが、関節破壊の進行を抑える効果はありません。症状がよくなれば、使用を止めることができます。
非ステロイド性抗炎症薬(NSAIDs) |
関節の炎症を抑え、痛みを緩和する。 |
ステロイド |
関節の炎症を抑え、痛みを緩和する。 |
関節リウマチは一人ひとりに合った最適な治療を
関節リウマチの患者さんの病態は一様ではなく、使用する薬は、それぞれの患者さんの症状や関節破壊の進行度、持病や合併症の有無などによって異なります。
現在、関節リウマチの標準治療に用いられている抗リウマチ薬のメトトレキサートも、よく効く人、全く効かない人が混在し、十分な効果が得られなかった人も別の作用の薬を使用するとよく効くことがあります。また、メトトレキサートは胎児に影響するため、妊娠・出産を考えている人はメトトレキサートを休薬し、出産が終わるまで他の薬を使うなど、状況に応じて薬を変更することもあります。
生物学的製剤やJAK阻害薬は有効性が期待できる半面、長期的な副作用のリスクなど、まだよく分かっていないこともあり、使用に当たっては主治医とよく相談した上で、最適な治療薬を選択することが大事です。
このように患者さん一人ひとりに合った最適な薬を選択していくことで、必要最小限の薬で十分な寛解を得て、寛解の状態を維持することができると共に、多くの薬を併用することによる副作用も最小限に抑えることができます。

日常生活での注意点
関節リウマチは一度寛解を達成しても、病気の勢いがぶり返せば、再び関節破壊の進行が始まってしまいます。そのため、寛解の状態をいかに維持していくかが重要です。
治療を開始したら、主治医の指示通りにきちんと薬を使用し、定期的に受診して関節リウマチの状態や薬の副作用の有無、合併症の有無などをチェックしましょう。受診は最初のうちは2~4週間に1回、寛解の状態になれば2~3カ月に1回程度が一般的です。
また、関節リウマチはストレスによって症状が悪化したり、他の病気にもかかりやすくなったりします。日常生活では、次のことに注意しましょう。
●ストレスコントロール……肉体的、精神的なストレスは症状に悪影響を与えます。規則正しい生活を心がけ、無理をせず体と心を休ませましょう。

●十分な睡眠…睡眠不足になると、症状が悪化する人が少なくありません。質のよい十分な睡眠をとるようにしましょう。

●禁煙・歯周病ケア……喫煙と歯周病は関節リウマチ発症・悪化の明らかなリスク要因です。自分で避けられる数少ないリスクでもあるので、喫煙している人は必ず禁煙しましょう。歯周病は気づかないうちに進行していることがあります。特に自覚症状がなくても、定期的に歯科を受診しメンテナンスを受けるようにしましょう。

●感染症対策……関節リウマチでは免疫を抑える薬を使用するため、かぜなどの感染症にかかりやすくなる恐れがあります。人混みを避ける、外出時にはマスクを着用する、手洗い、うがい等、感染症予防の基本を習慣づけましょう。また、生ワクチンは接種できませんが、不活化ワクチン(※)は接種が可能なので、感染予防のために打てるワクチンはなるべく打つことをおすすめします。
※不活化ワクチンは病原性をなくした細菌やウイルスの一部を使ったワクチンで、代表的なものに、インフルエンザ、肺炎球菌、帯状疱疹(生ワクチンもあり注意を要します)、新型コロナなどのワクチンがあります。
●骨粗鬆症対策…1日10分でもよいので日に当たり、丈夫な骨をつくるのに必要なビタミンDの体内産生を促しましょう。また、ウォーキングや筋力トレーニングなど、骨に刺激を与える運動を行うことも大切です。ただし、関節の炎症が強い時は行わないこと。事前に医師や理学療法士に指導を受けてください。
●冷え対策…冷えや湿度、気圧などの影響で症状が悪化することがあります。基本的には冷え過ぎると関節の痛みが出やすくなるので、体を冷やさないように心がけましょう。ただし、関節の炎症が強い時期には、温めると血流が盛んになって腫れがひどくなる恐れがあります。この時期は、温泉などは避けたほうがよいでしょう。
●健康食品・サプリメントの利用の注意…健康食品やサプリメントに含まれる成分が治療薬に影響してしまうケースがあります。例えばビタミンの一種である「葉酸」は、抗リウマチ薬のメトトレキサートの作用を阻害するため、薬の使用中は摂取を避けなければなりません。葉酸の多く含まれた青汁も不可です。健康食品やサプリメントを利用したい場合は、できるだけ主治医に相談し、アドバイスを受けるようにしましょう。
●補助具(自助具)の活用…補助具を使用することで日常生活動作が楽になり、関節の負担も減らすことができ、治療の助けにもなります。使用する際は医師や理学療法士、作業療法士に使い方の相談・指導を受けるようにしてください。
●周囲の理解とサポート……重い物を持ってもらったり、関節に負担のかかるような作業を手伝ってもらったりすることや、疲れている時は子どもの世話を代わってもらうなど、家族や友人、職場の人など周囲の人のサポートを得ることは、心身両面で大きな助けとなります。そのためには、病気のことを理解してもらうことが必要です。家族の理解がなかなか得られない場合は、受診の際に家族を同伴し、医師からしっかり説明してもらうとよいでしょう。自分一人で病気を抱え込まないようにしましょう。

●正しい情報へのアクセス…病気についてインターネットなどから情報を得る人も多いと思いますが、こうした情報は玉石混淆です。中には誤った情報も少なくないので、分からないことがあれば直接主治医に尋ねるか、日本リウマチ学会のホームページなどにアクセスするようにしましょう。
関節リウマチは治療法の発達により、多くの人が病気をコントロールしながら日常生活を送れるようになり、治療と仕事を両立させている人も増えています。希望をもって、前向きに治療に取り組んでいきましょう。
 製品情報サイト
製品情報サイト






