夏はみんな「かくれ脱水」状態!? 熱中症予備軍「かくれ脱水」のリスクと予防法
各地で観測史上最も早い梅雨明けとなった2022年は、政府が6月に初の「電力需給ひっ迫注意報」を出して節電を呼びかけるなど、異例続きの夏となっています。厳しい暑さが続く今、年齢を問わず注意が必要なのが熱中症です。熱中症予防には、脱水の一歩手前の「かくれ脱水」のうちに対処することがカギとなります。「かくれ脱水」とは何か、そのメカニズムやリスク、予防法について、熱中症に詳しい三宅康史先生にうかがいました。

1985年東京医科歯科大学卒業。同年東京大学医学部附属病院救急部。86年公立昭和病院脳神経外科・救急科(ICU)・外科 研修医~医長。96年昭和大学病院救命救急センター助手。2000年さいたま赤十字病院救命救急センター長・集中治療部長。03年昭和大学医学部救急医学准教授、11年同救命救急センター長、12年同教授。16年帝京大学医学部救急医学講座教授・同附属病院救命救急センター長、高度救命救急センター長を経て、25年より現職。編著に『現場で使う‼ 熱中症ポケットマニュアル』(中外医学社)、『医療者のための熱中症対策Q&A』(日本医事新報社)などがある。
夏の体は、常に「かくれ脱水」との綱渡り

「かくれ脱水」とは、脱水症の症状が見られる一歩手前の段階のことです。体の水分量が減っているのに脱水の症状がはっきり出ず、自覚症状もない状態を「かくれ脱水」と呼びます。
私たちの体は、息を吐いたり排泄したりするだけで常に水分を失っています。そこで脱水にならないように、食事や飲水などで水分を摂り、体内の水分量を微妙なバランスで調整しているのです。気温が上がる夏の体は、汗などで失われる水分量も増えるため、常にかくれ脱水との綱渡り状態。「ほぼ全ての人がかくれ脱水状態だと認識すべきです」と三宅先生は言います。
自覚症状もないからこそ、普段から「自分はかくれ脱水だ」という意識をもち、脱水症になる手前で対処することが重要なのです。
かくれ脱水のメカニズムとは?
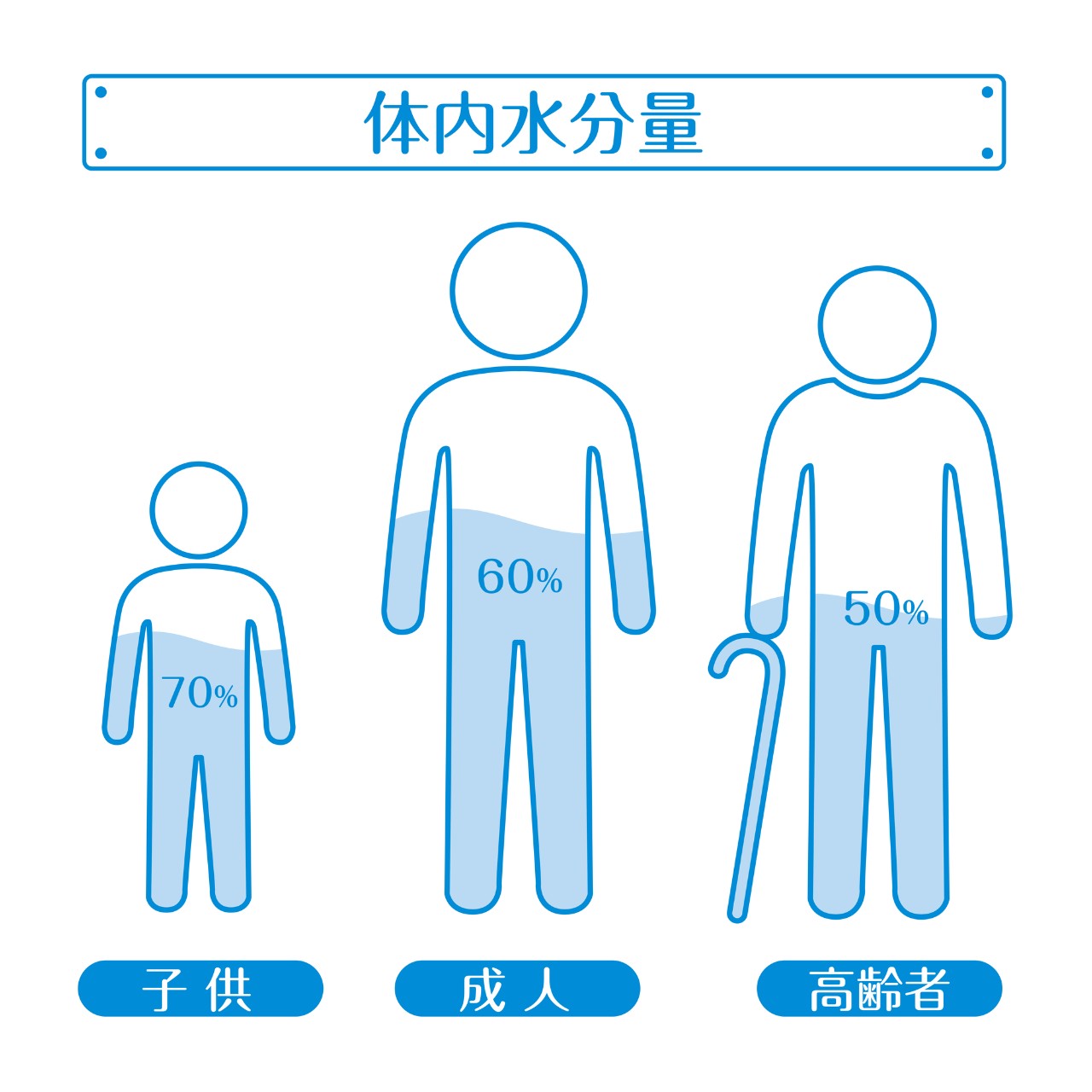
正常時の体内の水分量は、乳幼児が体重の80~70%、成人で60%、65歳以上は50%程度です。特に何もしていなくても、成人では一日に約2500mLの水分を出し入れしています。体内に入れる水分は食事から700mL、飲水から1500mL、栄養素の代謝によって自らつくり出す代謝水が約300mLです。
一方、出ていく水分の内訳は、尿からが1500mL、便から100mL、さらに皮膚や粘膜、呼気などから蒸発して無意識に失われる「不感蒸泄(ふかんじょうせつ)」が約900mLあります。
ここで知っておきたいのは、脱水は炎天下の野外で激しい運動や労働をした時だけに起きるわけではないということです。体の1~2%の体液が失われた状態がかくれ脱水です。例えば、夏場に食欲が落ちて、食事から水分が摂りにくくなると、体内の水分量は減少します。また、不感蒸泄は体温が1℃上昇すると約15%増加するため、気温上昇や運動、体調不良による発熱、下痢、嘔吐などでも水分は奪われてしまいます。
加齢によって口渇感(こうかつかん:口やのどが渇き、水分を欲する感覚)を自覚しにくく、飲水量が低下し、代謝水を生成する力も落ちている高齢者は、慢性的なかくれ脱水状態と言っても過言ではありません。
体内の水分の出入りバランスが崩れると、熱中症のリスクも高まります。以下のような兆候があればかくれ脱水を疑いましょう。
<かくれ脱水を疑う症状>
- 皮膚の艶がなく、乾燥し、がさつく。
- 口の中がねばつく。
- 食べ物がパサつき、ツバが少なくてゴクンとのみ込めない。
- 便秘になった、あるいは以前よりひどくなった。
- 足のむくみがあり、靴下を脱いだ跡が10分以上残る(高齢者)。
かくれ脱水はなぜ怖いの?脱水と熱中症の関係は?

熱中症予備軍と呼ばれる「かくれ脱水」。そもそも、体内の水分量が少ないとなぜ熱中症になりやすいのでしょうか。
「水を6割入れたやかんと、5割しか入っていないやかんを同じ熱量で沸かした場合、どちらが先に沸くかを考えるとイメージしやすいでしょう」と三宅先生。「5割しか水が入っていないやかんのほうが先に沸くということは、水分の少ない人のほうが熱の影響を受けやすいということです」
また、体内に十分な量の水分があると、血液が体内を循環する間に、体の中にこもった熱を逃すことができます。この血液の元となるのが水分です。逆に、体内の水分量が減ると、体を冷やしてくれる血液の量も減ります。血液の流れが低下すれば体内に熱がこもり、体温調節機能に支障が出て、熱中症に発展するリスクが高まるというわけです。
かくれ脱水になりやすい人や状況とは
猛暑が続く夏は、誰もがかくれ脱水とは無関係ではいられません。なかでも、特にかくれ脱水になりやすいのが高齢者と乳幼児、持病のある人です。その理由とメカニズムを解説します。
●高齢者

高齢者は、加齢による腎機能低下で尿を濃縮する能力が低下しています。また、体内で一番水分を蓄えている筋肉の量が減るため、水分保持機能も全体的に低下します。さらに、中枢神経の感覚がにぶくなることで口渇感を自覚しにくく、適切な量の飲水を行えないことも一因です。
また、高血圧や糖尿病などの基礎疾患がある人も多く、様々な疾患の薬剤を服薬していることも多くあります。水分排出を増大させる利尿剤や下剤を服用している人は、特に注意が必要です。
加えて、認知症や心の不調などがある場合、気温や室温など環境の変化に気づきにくく、自身の体調管理そのものが難しいため、自らの判断で適切な対応を取ることが困難です。体調不良を周りに訴えることができない場合、食事や飲水量が低下して、慢性的なかくれ脱水に陥るリスクが高くなります。
高齢者は軽微な環境の変化や、下痢や嘔吐、発熱などの体調不良を機に、一気に脱水症に進展しやすいことも特徴の一つです。
●乳幼児

体が小さい分、外気など環境の影響を受けやすいのが乳幼児です。発汗機能が未発達で、熱が体にこもりやすく、自分では衣服の調整や選択ができないため、成人に比べて急激な体温上昇を引き起こすことがあります。
尿の濃縮機能も未発達で、自ら水分補給を行えないため、保護者による水分補給が欠かせません。外出時に利用するベビーカーは地面からの距離が近く、成人と小児の顔の高さの温度の違いは2~3℃ともいわれています。成人の顔の高さの温度が33℃の時に、ベビーカー内は36℃だったという報告もあり、移動中も適切な水分補給と衣服による温度管理が重要です。
小児の場合、夢中になると休憩や水分補給を忘れやすいこともかくれ脱水の一因です。炎天下で活動する際は、子どものあらゆる変化は熱中症に陥る可能性があるという認識をもち、保護者が適切に対処しましょう。
●持病のある人
次のような持病がある場合も、かくれ脱水に特に注意が必要です。
糖尿病
- 多尿により水分喪失をきたしやすい。
- 自律神経の働きの低下により、体温調節機能が阻害される。
- 暑くなると運動量が減り、血糖値が高くなって脱水になりやすい。
高血圧、心臓病、腎臓病
- 水分、塩分制限をしている場合があり、通常通り制限していると、特に夏は脱水になりやすい。
精神疾患
- 自分自身のケアをする意欲が失われ、食事や飲水などで体調管理することが困難になりやすく、飲水量が低下して脱水になりやすい。
●飲み過ぎ、二日酔いも要注意

健康な成人でも脱水のリスクがないわけではありません。お酒の飲みすぎや、二日酔い、寝不足、下痢などの体調不良は脱水のリスクを高めます。アルコールは利尿作用が強い上に、体内で熱に変わって不感蒸泄が増え、発汗、呼気からも水分が失われます。体力に自信がある働き盛りの世代でも、飲みすぎは禁物です。
また、体内の水分量は女性よりも筋肉量の多い男性の方が多いですが、脱水症や熱中症は男性の方が多い傾向にあります。これは、肉体労働や営業など外周りの仕事、野外でスポーツをする頻度が女性よりも多いからだと考えられています。このように「暑熱環境+筋肉運動」でかかる熱中症を「労作性(ろうさくせい)熱中症」といいます。これに対して、暑熱環境の中で長時間過ごすことでかかる熱中症を「非労作性熱中症」といい、屋内でも起きるため、高齢の女性にも多く、男女共に注意が必要です。
かくれ脱水に気づき、熱中症を予防するには

脱水になる前の、かくれ脱水の段階で異変に気づき、熱中症を防ぐにはどうすればよいのでしょうか。
脱水予防に最も有効なのは「毎日決まった時間に体重を測ること」です。一般的に排尿前後では約500gの差があるので、排尿後に計測するのがよいでしょう。もともとかくれ脱水のリスクが高い高齢者や乳幼児は、日々の体重変化を記録して、その変化をかかりつけ医に見せた上で、体重が減り気味ならば脱水症状が悪化する前に対策を講じることが重要です。
次に、世代別の対処法を見ていきましょう。
●乳幼児のかくれ脱水対処法
保護者による水分補給、温度管理が重要です。体温調節機能が未発達な乳幼児は、保護者が気づかないうちに熱中症を発症していることがあるため、こまめな水分補給と衣服の調節を行い、いつもと違う変化に気づくことが一番の予防策になります。可能な限り、決まった時間に体重を測り、うんちやおしっこの量、食欲など、普段と様子が異なる場合は、早めに受診するようにしましょう。
●若者のかくれ脱水対処法
飲みたい時に、飲みたいだけ飲める環境づくりが重要です。水分補給は汗をかいた分だけ摂取し、のどが渇かない間隔で行うこと。部活動や屋外で激しいスポーツをする場合は、失われた塩分を補給するために、水よりもスポーツドリンクで水分、糖分と共に塩分を摂りましょう。
●高齢者のかくれ脱水対処法
血圧、体重を毎日測定して、体調の変化に気づくことが第一歩です。また、毎日決まったタイミングで水分を摂取する習慣をつけることも大切です。次のようなタイミングで飲むようにしましょう。胃腸の負担を防ぐために、水や麦茶を常温で飲むのがおすすめです。
<高齢者が無理なく水分を摂れるタイミング>

- 起床後
起床後、すぐにコップ半分(約50~80㏄)程度の水を飲む
- 朝食時
朝ご飯を食べて、水分も補給
- 外出前後
散歩等の外出の前後にも水分を
- 昼食時
昼食時に水分補給 - おやつ時
おやつと共にコーヒーや紅茶など好きな飲み物を - 外出前後
買い物などの外出の前後に水分補給
- 夕食時
夕食時にも水分を摂りましょう - 入浴前後
入浴の前後に水分補給 - 就寝前
寝る前にも水分を摂りましょう
●朝食も大切
夏場は就寝中に汗を大量にかいて、多くの水分が失われています。朝起きたら、しっかりご飯を食べることが、かくれ脱水、熱中症予防につながります。みそ汁はミネラル、塩分が豊富に含まれており、熱中症の予防には有効な献立です。
エアコンを上手に使って熱中症予防を

基本的な水分補給対策をした上で、カギとなるのは適切な室温調節です。特に高齢者は「エアコンの使用を嫌がる場合が多いですが、エアコンが命綱になりますので上手に使うことがポイントです」と三宅先生。
<熱中症を防ぐ、エアコン使用5つのポイント>
1.‟室温“が28℃以下になるように設定
エアコンの設定温度ではなく、室温が28℃になるように設定します。リビングや寝室に温度計を置いて、室温をチェックする習慣づけが大切です。快適な温度は人によって違いますから、28℃という数字にとらわれず、自分の過ごしやすい温度まで下げて利用しましょう。
2.湿度は60%以下に
湿度は60%以下を基本に、自分が過ごしやすい湿度を見つけましょう。リモコンの設定ではなく、湿度計をチェックして快適な湿度に調整することがコツです。
3.扇風機やサーキュレーターを併用
エアコンによる乾燥や手足の冷えを防ぐために、扇風機やサーキュレーターを併用して部屋の空気を循環させます。下にたまる冷気を上に、暖かい空気を下に循環させることで、冷え過ぎや乾燥を緩和できます。
4.娘や息子世代から親へ、エアコン使用の声かけを
高齢者は暑さを感じにくく、気づけば室温が32℃になっていたということも……。高齢の親と離れて暮らしている場合には、子ども世代がこまめに電話をして、エアコンの使用を促すことも大切です。
5.クールシェアも行おう
節電が呼びかけられることの多い夏は、公民館や図書館などでのクールシェア(涼しい場所に集まること)もおすすめです。特に高齢者は地域や趣味のコミュニティをはじめ、コンビニエンスストアやスーパーなどに買い物に出かけて人と会話をするなど、社会的なつながりを保っておくことも、実は熱中症予防になります。いつも来ている人が来なければ、「何かあったのかな……?」と周りに気づいてもらいやすいからです。クールシェアを楽しみながら、社会的なつながりを大切にしましょう。
夏の間は、誰もが「自分は今、かくれ脱水状態になっている」という意識をもって行動することが大切です。適切な水分補給と、エアコンによる室温管理を行い、暑い夏を乗り切りましょう。
 製品情報サイト
製品情報サイト









