難聴

音や人の声が聞こえづらくなる難聴。年齢を重ねると「耳が遠くなる」というイメージはありますが、一言に難聴といっても種類や原因は様々で、その実態は意外と知られていません。音が聞こえにくいとコミュニケーションにも問題が生じて、ご自身だけでなく、家族や周囲の大切な人たちとのかかわりに影響が出てしまうこともあります。今回は高齢者のみならず、メニエール病や突発性難聴など全世代に罹患のリスクがある難聴について、その種類や対処法、予防法をご紹介いたします。

1988年埼玉医科大学卒業。帝京大学医学部附属病院耳鼻咽喉科助手、ドイツ・マグデブルグ大学耳鼻咽喉科研究員、埼玉県立小児医療センター耳鼻咽喉科副部長、目白大学言語聴覚学科教授を経て、現職。日本耳鼻咽喉科学会専門医。著書に『【読む常備薬】図解 いちばんわかりやすいめまいの治し方: 「医師がすすめる名医」の最善・最短の治療法』(河出書房新社)『あぶない! 聞こえの悪さがボケの始まり: 「耳」を知る、治す、鍛える』(小学館)などがある。
難聴について知る
難聴の原因・症状
子どもから高齢者まで全世代が難聴になる可能性があります
難聴といっても、「なんとなく聞こえづらい」という程度なのか、もしくは「全く聞こえない状態」なのか、症状やその種類は様々です。自分がどのような状態で、なぜ聞こえづらいのかをある程度把握するために、まずは難聴の原因となるものを紹介します。
難聴は原因によって大きく4つに分類されます
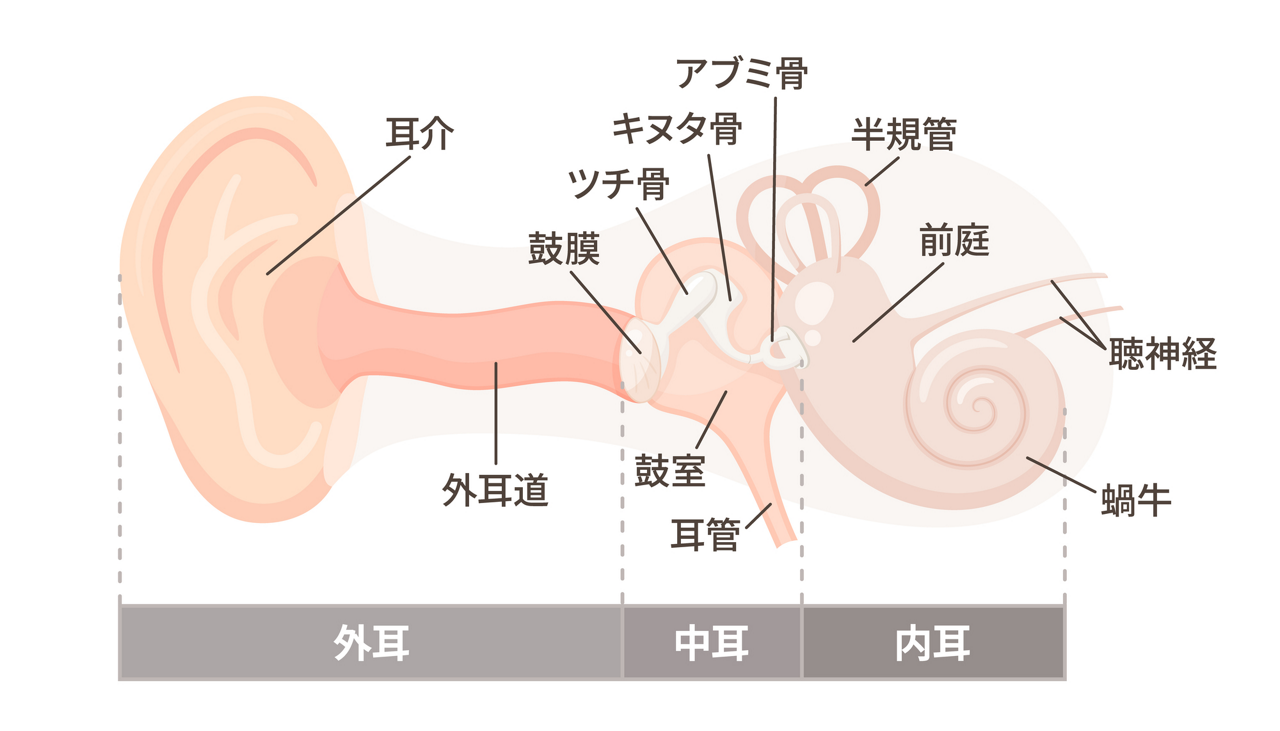
1.伝音難聴(症状:小さな音が聞き取れないが、ボリュームを上げれば聞こえる)
外耳から中耳までの伝音器に生じた障害によって起きる難聴で、「音を伝える部位」に問題が起きている状態です。例えば、耳垢が詰まる「耳垢塞栓」や炎症が起きる「外耳炎」「中耳炎」など、物理的な理由により耳が聞こえづらくなる難聴です。
2.感音難聴(症状:音を認識することはできても聞き取ることが難しい)
蝸牛や蝸牛内部で音を電気信号に変える有毛細胞、聴神経といった「音の判別をする部位」に問題が起こる難聴です。内耳がむくむ「メニエール病」や薬剤使用による内耳障害などが影響します。外部から音を取り入れ鼓膜に届かせるまでの働きは問題ありませんが、蝸牛などがうまく働いていないため、音を認識することはできても聞き取ることが難しくなってしまいます。先天性小児難聴や突発性難聴、音響外傷、老人性難聴がこれに当てはまります。
3.混合難聴(症状:感音難聴と伝音難聴の2つの症状が合わさった状態)
混合難聴は、「音を伝える部位」と「音を判別する部位」の双方に問題が起きている状態の難聴です。伝音難聴もしくは感音難聴どちらか一方の症状が出ていたものの、治療が遅れたり悪化したりすることで、もう一方の症状も出現してしまい混合難聴になってしまうケースがあります。
4.機能性難聴(症状:検査をしても原因を特定できないが、耳の聞こえが悪くなっている状態)
機能性難聴は、ストレスなどによる心因的要因による難聴で、耳の聞こえの低下以外にも、耳鳴りや耳の痛み、めまいなどの症状が現れることがあります。学童期や思春期の子ども、特に小学校低学年から中学校の女児に多いといわれていますが、最近では成人の患者も増えています。
特に注意が必要な難聴とは?
症状や原因がそれぞれ異なる4つの難聴の中でも、今回は、特に注意が必要な難聴「先天性小児難聴」「機能性難聴」「突発性難聴」「音響外傷」「老人性難聴」「APD(聴覚情報処理障害)」について詳しく解説します。
① 生後6カ月までの発見・療育が重要な「先天性小児難聴」
先天性小児難聴は生まれつき難聴がある状態のことで、新生児の1000人に1、2人の割合で発症するといわれています。その原因は遺伝子異変や妊娠中のウイルス感染、髄膜炎、薬物など多岐にわたり、以前は3歳児健診時などに「ことばの遅れ」として診断されることも多くありました。しかし聴力は、人が言語を習得する上で最も重要な感覚であり、人には言葉を十分に習得できる年齢の限界である「臨界期」があります。その目安となるのが1歳で、それまでに聴覚を活用できないまま放置してしまうと言語習得が難しくなってしまう場合があります。
② 環境の変化によるストレスが多い幼児期から思春期に現れる「機能性難聴」
機能性難聴は、精密検査をしても聴力にかかわる器官に病気や障害がないにもかかわらず、聴力検査で片側(まれに両側)の耳において難聴を示すものを指します。例えば、幼稚園や学校がある日になると「頭が痛い」「お腹が痛い」と訴えるものの、休みの日はケロッとしている子どもがいます。これは、うそをついているのではなく、頭やお腹に異常がないものの、家庭の内外で感じるストレスや不安が体に表れている状態で「身体表現性障害」ともいいます。この障害は子どもから高齢の人まで起こりうるもので、強い不安が表れたときに動悸が激しくなるパニック障害もそのひとつ。小学生、中学生ぐらいまでは、この症状が耳に現れやすいため、幼児期から思春期の子どもは、機能性難聴になりやすいといわれています。突然聞こえなくなったり、聞こえ方が変動したりするのが特徴で、本人も周囲も難聴であることに気づきにくいことも多く、「話を聞いてないのか?」と誤解を生んでしまうことも。学校健診の聴力検査などで発見されることもありますが、普段の生活から子どもの様子で気になることがあったら、耳鼻咽喉科の医師に相談したほうがよいでしょう。
③ 2週間以内の治療が必須! 現役世代に多い「突発性難聴」
ある日突然、片方の耳が聞こえなくなる難病(特定疾患)で、ストレスがかかりやすい現役世代(30代~60代)に多く、近年増加傾向にあります。内耳の血管障害により、蝸牛内部の有毛細胞に十分な血液が行き渡らず壊れてしまうことが原因で、血行不良により、耳がつまった感じや耳鳴り、めまい、吐き気を伴うこともあります。内耳の血管は大変細いため、ウイルス感染やストレス、気圧の変化といった要因で血行不良が起きやすくなります。また高血圧や糖尿病の患者に多いことから、生活習慣病との関連も深いと考えられています。
突発性難聴がやっかいなのは、ごく軽度のものを除き、自然治癒が望めないという点です。そのため発症してから2週間以内には治療を始めることが非常に大切で、このゴールデンタイムを過ぎると治療が困難になってしまいます。発症直後であれば、聴力の改善の可能性が広がるため、片耳が聞こえづらいと感じたら、すぐに耳鼻咽喉科を受診するようにしてください。
④ 音楽好きは要注意! 「音響外傷」
クラブやライブハウス、コンサート会場などの密閉空間で大音響の音を聞き続けることにより、有毛細胞が倒れたり絡まったりして正常に働かなくなることで、突然起こる難聴です。ここ数年はテレワークなどの機会が増え、イヤホンやヘッドホンの長時間の使用が原因となる「スマホ難聴」のリスクも問題視されてきています。この難聴は、突発性難聴とは異なり、両側の耳に不調が表れます。音は空気を振動させて伝わる音圧(圧力)をもっています。耳をふさいだ状態で音圧を受けると、圧力が直接耳にかかり、聴覚器を傷つける危険性があります。特に内耳は傷つきやすく、内耳に障害を受けると、高い音が聞こえづらくなることもあります。
同じように音から直接影響を受けて発症する難聴で「騒音性難聴」があります。音響外傷は、いきなり聴覚障害が起こる「急性」であるのに対して、「騒音性難聴」は、工場や工事現場などの騒音の激しい場所や、音楽関係者などが大きな音のする環境に長時間いることで、徐々に聴力が低下し進行していく「慢性」の難聴です。音響外傷も騒音性難聴も、治療が難しい難聴です。音響外傷の多くは一過性で、症状はすぐに消失しますが、 内耳細胞が変性や死んでしまうと耳鳴りは残って治らなくなってしまいます。「大きな音を聞いた後に強い耳鳴りがある」「耳に強い痛みがある」「耳がつまったような感じがする」「音に対して過敏になった気がする」「高い音が聞こえづらい」などの症状が出たら、耳鼻咽喉科を受診してください。
⑤ 認知症とのかかわりも深い「老人性難聴」
老人性難聴は、その名の通り、加齢によって起こる難聴です。内耳の中にある有毛細胞の数が年齢に伴って減少していくことで聞こえづらくなります。個人差はありますが、65歳から増加し、85歳以上には80~90%もの人が老人性難聴だといわれています。老人性難聴の場合、特に高齢期だと本人が気づかない場合もあるので、聞き返しや聞き間違いが増えたり話す声が大きくなったりした場合は、周囲の人が老人性難聴を疑うことも大切です。

また老人性難聴は認知症とも大きく関係しているといわれています。認知症になると、音声や人とのコミュニケーションに興味を示せなくなり、聴力が衰えるということもありますが、その一方で、難聴になることで、人と話すことが億劫になり、コミュニケーション能力が低下して認知症を引き起こすともいわれています。つまり、難聴を長期にわたり放置してしまうと、将来的に認知症を誘発する可能性があるということです。早い人では、中年期の40代や50代から老人性難聴の症状が現れることがあります。聞こえづらさを感じたら、耳鼻咽喉科を受診し、必要に応じて補聴器を使うことが、認知症予防の第一歩にもなるのです。
聴力をサポートする補聴器には、まだまだ抵抗感がある人も多いと思います。しかし補聴器も今ではどんどん進化し、海外ではファッション性の高い気軽に日常生活に取り入れられる物も出てきています。若い方でも必要に応じて取り入れていただきたいと思います。
⑥ 聴力には問題ないのに聞こえづらい「APD(聴覚情報処理障害)」
APDとは、聴力や器官に異常はないのに日常生活における「聞き取りづらさ」を感じる症状で、女性に多いという特徴があります。耳の異常が原因で起こるのではなく、脳や中枢神経の障害によって起こるもので、難聴の4つの原因のいずれにも当てはまりません。音は聞こえていても、何を言っているかが分からないという状態なので、職場で「話を聞いているのか」「知らないふりをしているのではないか」と勘違いされてしまうこともあります。このAPDの症状がある人は、実は幼少期の頃から発症していながらも、音自体は聞こえているため、聞こえづらさを特段気にしないまま大人になるパターンが多いです。就職し、社会的な役割を与えられることで、初めて気がつきます。
難聴の治し方・対処法
難聴は「早期発見・早期治療」が重要です
難聴が疑わしい場合でも、通常の健康診断の聴力検査では詳細まで検査することが難しいとされています。気になる症状がある場合は、耳鼻咽喉科で問診、聴覚検査、画像検査などをしてもらい、その原因や症状の重さを明らかにする必要があります。同時に難聴の症状と似ているメニエール病、聴神経腫瘍、脳梗塞などではないかも調べてもらうとよいでしょう。
物理的なつまりや障害から発症する伝音難聴は、治療により聴力を回復することができますが、内耳や脳神経に障害が出る感音難聴や混合難聴などは、聴力を元通りにすることは困難です。つまり難聴が疑わしい場合には、難聴の原因の究明、早期発見、そして早期治療が最重要と言えます。ここでは、特に注意が必要な難聴の治し方や対処法をご紹介します。
「先天性小児難聴」は生後6カ月までに治療を開始

言葉を十分に習得できる年齢の限界は3歳ですが、子どもはそれ以前から周囲の言葉を聞き、まねをして発音しながら言葉を覚え、コミュニケーション能力を高めていきます。難聴の発見が遅れると聞いて話す能力の習得が難しくなるため、治療は生後6カ月までに始めることが重要です。
先天性小児難聴を早期発見するために、現在9割以上の妊婦が受けているのが、産婦人科で生後すぐに実施される「新生児聴覚スクリーニング」です。聴覚に異常があるかどうか精密検査の必要性について判断する検査で、疑いがあると結果が出た際には耳鼻咽頭科での精密検査を行います。音に対する赤ちゃんの反応などをみて総合的に判断した結果、聞こえに問題があった場合、早期に補聴器の装着や手話での療育などが開始され、場合によっては人工内耳を埋め込む手術も行いながら聴力を補完します。補聴は早ければ早いほどよく、言語習得やコミュニケーションに対する療育方法の選択肢を広げることにもつながります。
「機能性難聴」はストレスの原因を取り除く
機能性難聴は、心理的なストレスや悩みなどいわゆる心因性の難聴のため、耳鼻咽喉科だけでは治療できません。ストレスの原因が分かれば、そのストレスを取り除くための生活改善や環境づくりなどを行っていきます。患者本人はもちろん、家族、学校、会社など周囲の人も状態をきちんと理解し、協力体制を整えることも大切です。多くは治療や投薬の必要はありませんが、定期的な聴力検査を受け、心療内科に相談することも大切です。
「突発性難聴」は薬での治療が中心
突発性難聴には、主に以下のような薬物治療を行っていきます。一般的にはステロイド剤を使った治療となりますが、糖尿病などの持病がある場合は主治医と相談の上、適切な治療を受けるようにしましょう。
■飲み薬や点滴などによるステロイド剤の使用
■中耳に直接ステロイド剤を流し込む「中耳腔注入療法」
■全身疾患ととらえ原因を改善する薬を組み合わせて処方する「カクテル療法」
■内耳の血流を改善する「星状神経節ブロック注射」
■高圧酸素室に入り血流の改善を図る「高圧酸素療法」
「音響外傷」と「老人性難聴」は補聴器などで対処
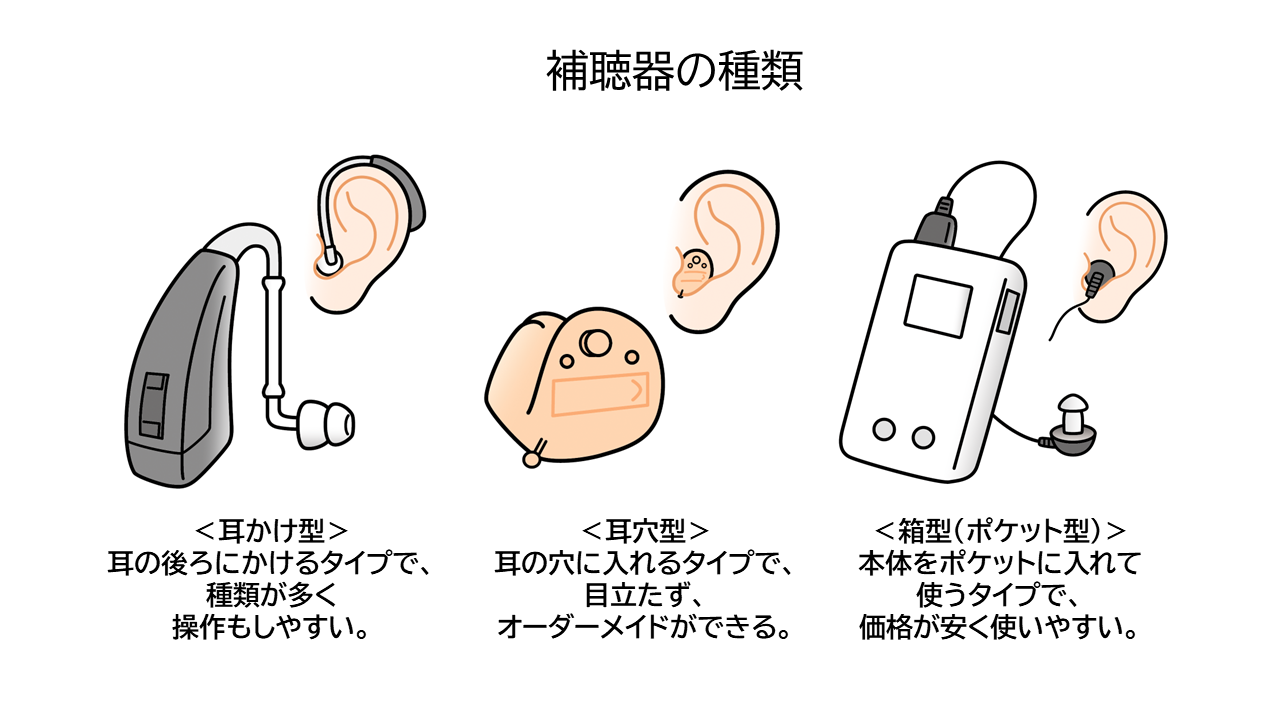
音響外傷も老人性難聴も、残念ながら難聴の原因に対する治療法がありません。根本的な治療を行うのではなく、補聴器を装用することで、低下した聴力を補っていきます。補聴器には様々な種類があり、難聴のタイプやレベルに応じた調整が必要で、アフターフォローも欠かせません。購入にあたっては、補聴器相談医がいる耳鼻咽喉科に相談しましょう。お近くの補聴器相談医は、日本耳鼻咽喉科頭頸部外科学会のホームページで探せます。
また補聴器を装用しても回復が難しい場合は、人工内耳手術という選択肢もあります。人工内耳は補聴器より性能がよい上に、簡単な手術で保険も適用されます。聴力が悪くても体が元気であれば手術が可能なため、高齢者でも一定の聴力を回復させることができます。
「APD(聴覚情報処理障害)」は周囲の理解と協力が大切
「APD(聴覚情報処理障害)」は今のところ治療法が確立しておらず、自分に合った方法で対処していくことになります。日本ではいまだAPDの認知度が低く、周囲に理解されないことも多いのが現状です。APDと診断されたら、まずは家族や職場の人に理解を求めていく必要があります。そして、「話すときは、ゆっくりはっきり話してほしい」「騒音の少ないところで話してほしい」「会議進行には、書類やホワイトボードを用意してほしい」と、具体的に周囲に協力をお願いすることで、多くの不便さを解消することができます。
難聴の予防法
原因がわかっている難聴に対しては予防も可能
難聴はその原因も様々で、予防が難しいようにも見えますが、原因が分かっていれば日々の心がけで予防することも可能です。
「突発性難聴」や「老人性難聴」は日々の心がけや生活習慣の見直しも有効
例えば突発性難聴を招く内耳の血管障害は、メタボリックシンドロームが影響するといわれています。また活性酸素が増えると活動が活発になる「Bak遺伝子」が有毛細胞を破壊し、老人性難聴を引き起こすといわれています。つまり突発性難聴を防ぐにはメタボリックシンドロームを予防し、老人性難聴を予防するには活性酸素を増やさないようにすることがポイントとなります。その2点をおさえた予防法をご紹介します。
■カフェインを含む緑茶、紅茶、コーヒーの摂取を控える
■毛染めは有機溶剤ではなくヘナや海藻など天然素材から作られたものを使う
■禁煙する
■化学薬品、農薬、ペンキなど有機溶剤を吸引しない
■騒音に長時間さらされることを避ける
■内耳と隣接する顎に負担をかけないように、歯ぎしりや食いしばりに注意する
■睡眠を十分にとる
■ストレスのかからない生活を心がける
■頭痛、耳痛(ヘルペスウイルス)、帯状疱疹のある方は体調管理を慎重に
「老人性難聴」の予防効果が期待される成分も登場
最近メディアなどで取り上げられ、サプリメントも販売されている「NMN」という物質が、老人性難聴の予防に役立つとして注目を集めています。「NMN」は、摂取すると体内で活動エネルギーの生成に欠かせないNAD(ニコチンアミドアデニンジヌクレオチド)という物質に変換され、老人性難聴の原因となる活性酸素の発生を防ぐとされています。
「音響外傷」や「騒音性難聴」は音との付き合い方に注意を
音響外傷については、ヘッドホンやイヤホンを使う時は音量を上げ過ぎない、休憩を入れながら長時間利用を避けるといった対策が有効です。また、騒音性難聴については、音源と作業者の間に遮蔽物を置いて音が伝わる経路をふさぐ、作業時間を短くする、聴覚保護具(イヤーマフや耳栓など)をつけるなどの対策をとるとよいでしょう。
耳は、自分と社会をつなぐためのコミュニケーションツールです。人は聞こえにくくなると、自信をなくしたり、消極的になってしまったりすることがあるといわれています。難聴は、一度発症したら回復が難しいものですが、早期の発見・治療によって症状の改善が見込める場合もあります。快適な社会生活を送るためにも、「耳が聞こえづらい」と感じたら、早めに耳鼻咽喉科を受診するようにしましょう。
 製品情報サイト
製品情報サイト








