子宮頸がん

子宮頸がんは、その99%以上が性交渉によって感染するヒトパピローマウイルス(HPV)が原因で発症します。日本での発症者数は毎年約3万人(上皮内がん0期を含む)を超えており、20~30代の若い世代で最も発症率が高く、死亡者数も増えているのが特徴です。子宮頸がんは原因が明確で、ワクチンと検診によって、21世紀中にはほぼ撲滅できると言われているがんです。大切な命や子宮を失うことがないよう、世界では当たり前になっている正しい予防をしましょう。

産婦人科医・医学博士。1984年弘前大学医学部卒業後、東京大学医学部産婦人科学教室助手、東京都立墨東病院総合周産期センター産婦人科医長などを経て、2002年に「ウィミンズ・ウェルネス銀座クリニック」を開院。女性のための総合医療を実現するためにNPO法人「女性医療ネットワーク」を設立(現理事長)。様々な情報提供、啓発活動、政策提言などを行っている。
子宮頸がんについて知る
子宮頸がんの原因
子宮頸がんはHPVというウイルスが原因
子宮頸がんの原因はヒトパピローマウイルス(HPV)というウイルスです。HPV自体は非常にありふれたウイルスで100以上の種類があります。そのうち子宮頸がんの原因となり得るハイリスクなタイプは15種類ほどです。HPVに感染しても多くは数年のうちに、免疫力によってウイルスは消えていきます。しかし何らかの原因で免疫力が低下し、ハイリスクウイルスの感染が長期(数年~10年)にわたった場合、子宮頸がんを発症しやすくなります。
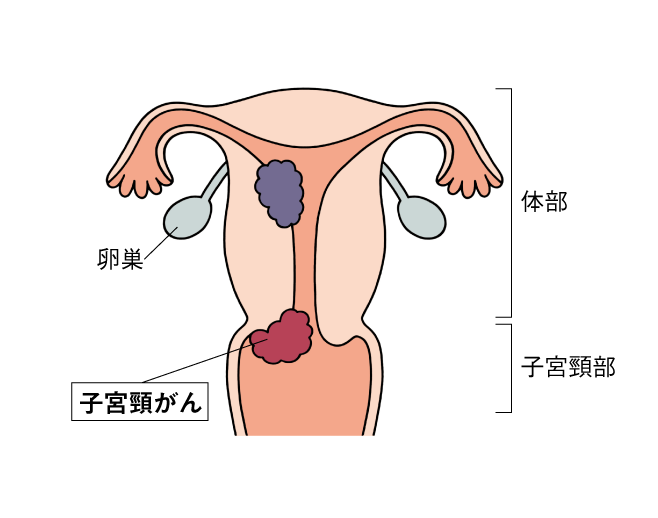
性交渉の経験があれば、年齢に関係なく誰でも発症する
子宮頸がんの原因となるHPVは、主に性的接触によって感染します。HPV自体への感染は男女関係なく起こり、性交経験のある女性の過半数が、一生に一度は感染する機会があるといわれています。
若い女性ほど感染するリスクが高くなるため、20~30代の患者数が爆発的に増えています。
子宮頸がんの患者数が最も多いのは40代前半
進行がんが最も多いのは40代前半です。しかし、HPV感染のリスクが高い20~30代の比較的若い世代では、前がん状態が急増しています。本来は10代でワクチンを打っておくと20代以上の子宮頸がんを防げることになりますが、子宮頸がんワクチンを接種していない、性交経験がある女性は現在の日本に多いので、1~2年に一度、子宮頸がん検診を受け、20代以上でもワクチンを受けることが大切です。
子宮頸がんの症状
子宮頸がんの初期はほとんど自覚症状なし
子宮頸がんには数年間の前がん状態がありますし、初期の子宮頸がんには自覚症状が全くありません。そのため、早い段階で発見・治療するには、子宮頸がん検診以外は難しいのが現状です。現在では、細胞診とHPVの併用検診が推進されており、こちらは見落としがかなり少なくなります。
子宮頸がんが進行すると、おりものがピンクや茶褐色になる
進行すると不正出血が起こり、ピンクや茶褐色のおりものが出ます。また性交時にも出血があったり、腰痛、排尿痛などの下腹部痛が現われたりもします。この段階では手術しか治療法がなく、また手術ができない状態では根治が難しくなります。子宮頸がんを早くみつけるには検診しかないと肝に命じて下さい。
子宮頸がんの対策・治療
進行度合いによって治療法が異なる
子宮頸がんは症状の進行度合いによって下記のように分類されており、どの段階にあるかで治療方法が変わってきます。なお治療の際は患者の年齢や希望を考慮した上で手術、放射線、化学療法(抗がん剤)を単独、もしくは組み合わせて行います。
子宮頸がんの進行分類
| 0期(前がん病変) | この段階では細胞がまだ、がんにはなっていない「異形成」と呼ばれる状態。自覚症状もない。 |
|---|---|
| Ⅰ期 | がんが子宮頸部のみにとどまっている状態。検査してようやく分かる軽度の場合をⅠA期、肉眼でも分かる明らかな異常がある場合をⅠB期と分類している。 |
| Ⅱ期 | がんが子宮頸部を超えて広がっているものの、骨盤壁または腹壁下1/3には達していない状態。 |
| Ⅲ期 | がんが子宮を超えて骨盤壁まで達する、または腹壁浸潤が下1/3に達している状態。もしくは明らかな水腎症や無機能腎を認める場合。 |
| Ⅳ期 | がんがさらに広がり、小骨盤腔を超えるか、膀胱や直腸の粘膜を侵している状態。 |
- 前がん病変、Ⅰ期の治療法
手術後に妊娠を希望する場合は、子宮頸部の病変がある部分だけを切り取る方法(円錐切除)で治療する。そうすることで子宮が温存され、妊娠が可能になる。ただし今後妊娠を希望しない場合は、子宮のみの摘出(単純子宮全摘術)を選択することもある。この段階では、手術後の副作用は少ない。
- Ⅱ期の治療法
がんが肉眼でも分かる程度のかたまりとなっているこの段階は、子宮頸がんを根治するため、子宮に加えて腟の一部、子宮周辺の組織やリンパ節を広範囲に摘出する方法(広汎子宮全摘術)を選択することが多い。ただし、将来妊娠を強く望む場合は、可能な限り子宮体部を温存する手術(広汎子宮頸部切除術)を行うこともある。
また手術以外に放射線療法、もしくは化学療法と放射線療法を併用する同時化学放射線療法を選択することも少なくない。これらの治療法は、手術をしたけれど再発リスクが高いと判断された人に追加で行われる。
- Ⅲ期~Ⅳ期の治療法
この段階になると、がんは子宮を超えて骨盤内や腟などの広範囲に広がったり、膀胱や直腸の粘膜を侵したりしている。ここまで進行すると手術はできず、放射線療法か化学療法を単独で、もしくは同時化学放射線療法を、患者の年齢や体力などに合わせて行う。進行度合いによっては、痛みや出血などのつらい症状を緩和する治療(緩和ケア)も行いながら、がん全体への治療を進めていく。
現在でも、この段階で見つかる人が日本にはいるが、海外ではかなり減ってきている。ワクチンと検診により防ぐことが何より大切。
- 再発時の治療法
再発時も抗がん剤や放射線による治療が中心。子宮頸がんの再発は緩和ケアと全身治療を組み合わせる延命治療となる。
子宮頸がんの予防法
予防ワクチンを接種しよう
子宮頸がんは、がんの中では珍しく原因が明確なため、予防が可能です。ワクチンの接種は、その予防法の主なもので、日本では2009年秋に認可され、2013年4月に定期接種化されています。しかしその後まもない同年6月から2019年現在に至るまで、自治体からの子宮頸がんワクチン接種対象者へのお知らせや、個別接種の推奨は中断されています。しかし、定期接種としての位置づけに変化はなく、当該年齢の女性(10〜15歳)は、公費助成による接種が可能です。
子宮頸がんワクチンは子宮頸がんの原因であるHPVに対する免疫をつくることでウイルスの侵入、感染を防ぎます。2019年現在、日本で認可されているのはHPV16型、18型という子宮頸がんの原因としてハイリスクな2種類に効果がある「2価ワクチン」と、これに加え尖圭コンジローマなどのリスクがある6型、11型にも効果がある「4価ワクチン」のみで、半年間で3回接種しますが、海外で広まっている「9価ワクチン」は2回で終了します。
子宮頸がんワクチンの接種対象は10歳以上の女性です。初めての性交渉を経験する前に接種することが最も有効ですが、それをすぎても効果がないわけではありません。45歳までは推奨されています。
※「9価ワクチン」は日本では未承認。
ワクチン+検診で子宮頸がんの予防率を高める
子宮頸がん検診は、子宮頸部の細部を専用のブラシなどでこすり取り、それを顕微鏡でチェックし、細胞の状態を検査します。目的はがんの予防ではなく早期発見ですが、子宮頸がんはがんになる前の前がん病変やⅠ期のごく初期で発見できれば、がんの根治が可能です。しかし、がんが発生してからは数カ月で進行していきますので、わずかな猶予しかありません。
定期的に検診を受け、早期発見につなげましょう。子宮頸がん検診は医療機関または検診センターで受けられ、自治体からの補助もあります。詳しくはお住まいの自治体に問い合わせてみてください。
ただし、検診だけではがんを見落としてしまう可能性もあります。また早期に発見できた場合でも、子宮が残せなかったり、残せても流早産のリスクが高まったりするなど、将来の妊娠・出産に影響が出る可能性があります。したがって世界では、子宮頸がんの根本的な原因となる HPV 感染そのものをワクチンによってブロックすること(一次予防)と検診で早期(前がん病変)のうちに発見して治療すること(二次予防)、この2つの方法を併用して予防の確率を高めるのが、一般的な子宮頸がん予防の考え方になっています。
ワクチンと検診を組み合わせることで、それぞれの欠点が補われ、より効果的な子宮頸がんの予防につながると考えられています。
なお、9価ワクチンを適切に打っておけば、子宮がん検診の頻度を劇的に減らせます(一生のうち3~5回など)。
 製品情報サイト
製品情報サイト











