脱肥満!内臓脂肪ダイエット
内臓脂肪がたまると、糖尿病や心筋梗塞などの生活習慣病を引き起こしやすくなります。体重が標準以下の人も要注意。太っているように見えなくても、内臓脂肪が蓄積しているケースは珍しくありません。見た目では分からないため、知らない間に病気が進んでいることもあります。バランスのよい食生活と適度な運動を取り入れて、内臓脂肪の蓄積を防ぎましょう。

1971年東京医科歯科大学医学部卒業。医学博士。糖尿病、肥満症、メタボリックシンドロームの治療に従事。東京医科歯科大学医学部臨床教授、東京逓信病院外来統括部長・内科部長・副院長を経て2015年より現職。日本内科学会認定医・指導医、日本肥満学会名誉会員など。編著に『ダイエットの方程式』(主婦と生活社)、『肥満症教室』(新興医学出版社)など多数。
内臓脂肪とは?
腹腔(お腹)内面や内臓は薄い半透明な膜(腹膜)に覆われていますが、その膜の表面につくのが内臓脂肪です。内臓脂肪は「余剰エネルギーの倉庫」であり、脂肪細胞の1つひとつにエネルギー源となる中性脂肪(トリグリセリド)が蓄積されます。脂肪細胞は体の中に通常300億個くらいあり、1つひとつは小さなイクラのような形をしていますが、中性脂肪が過剰に増えれば3倍もの体積に膨らみます。腹部の脂肪細胞が肥大した状態が、腹部肥満(内臓脂肪型肥満)です。
また、脂肪細胞からは、様々な生理活性物質(ホルモンに類似した物質)が分泌されています。脂肪細胞が肥大すると分泌物質のバランスが乱れ、血圧や血糖値、血液中の脂質に悪影響を及ぼした結果、生活習慣病を引き起こします。
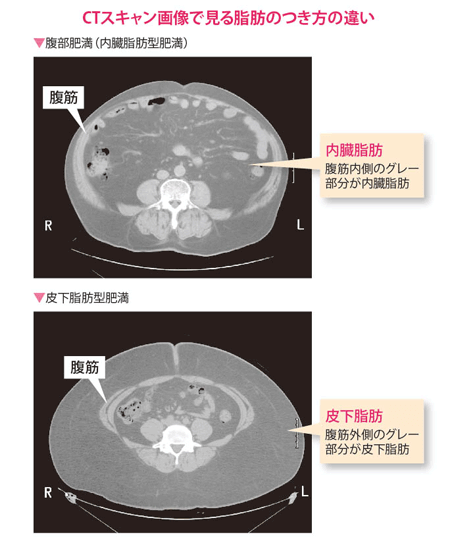
内臓脂肪と皮下脂肪には以下のような特徴があり、脂肪のつき方や燃焼のしやすさが違います。
●内臓脂肪・・・腹腔(お腹)内面や内臓の周囲につく
・男性、閉経後の女性につく傾向がある
・燃焼しやすく、減りやすい
・過剰な蓄積は「生活習慣病」の原因となる
●皮下脂肪・・・皮下につく(お尻や太ももにつきやすい)
・女性、子どもにつく傾向がある
・燃焼しにくく、減りにくい
・過剰な蓄積は睡眠時無呼吸症候群、関節痛、月経異常などの原因となる
内臓脂肪がたまるとなぜいけないの?
内臓脂肪はエネルギーの貯蔵機能しかないと以前は考えられていました。ところが近年になって、内臓脂肪が様々な生理活性物質を分泌していることが分かってきています。
生理活性物質には、生活習慣病を招くものと、防ぐものがあります。生活習慣病を招くものとしては、次のようなものがあります。
●TNF‐α・・・インスリンの働きを妨げ、血糖値を上げる。
●アンジオテンシノーゲン・・・血圧を上げる。
●PAI‐1・・・血栓(血液の塊)をつくり、動脈硬化を促進する。
また、生活習慣病を防ぐものとしては、次のようなものがあります。
●レプチン・・・満腹中枢を刺激して、食欲を抑制する。
●アディポネクチン・・・血圧や中性脂肪を下げる。傷んだ血管を修復して、動脈硬化を防ぐ。
内臓脂肪がたまり問題となるのは、生活習慣病を招く生理活性物質が増加し、防ぐ生理活性物質は減少する点です。つまり、血糖値と血圧の上昇、中性脂肪の増加、血管の損傷が進むことで、糖尿病、高血圧症、脂質異常症、動脈硬化などの生活習慣病の危険性が高まるのです。
なお、生理活性物質は皮下脂肪からも分泌されていますが、その量は内臓脂肪に比べて圧倒的に少ないものです。皮下脂肪型肥満より腹部肥満が特に問題とされるのはそのためです。

内臓脂肪がたまる原因は?
原因は過食と運動不足です。摂取したエネルギーが運動や基礎代謝で消費されずに体の中で余ってしまうと、中性脂肪に変えられて脂肪細胞に蓄えられます。お腹の中にある脂肪細胞の1つひとつが膨らむことで、腹部肥満の状態となります。
ただ、注意しなくてはならないのは標準体重以下であっても、腹部肥満になる可能性があることです。体重とは筋肉、骨、血液を含む水分、脂肪などの合計値であり、体重だけでは脂肪の割合は判断できません。一般的に脂肪は、男性では体重の10~20%、女性では20~30%程度ですが、この割合が30%以上に増すと、生活習慣病の危険度が高まるといわれています。太っているように見えなくても、CTスキャン画像では内臓脂肪が過剰に蓄積されているケースは珍しくありません。
見た目で分かる肥満ではないからこそ、知らぬ間に病気が進んでしまう危険性があります。肥満の自覚がない人も、運動不足の人、若い頃はやせ型で中年以降に標準体重になった人などは、腹部肥満に注意しましょう。
日本人は脂肪に弱い?
膵臓から分泌されるホルモンの一種に「インスリン」があります。インスリンの働きは、血糖値の降下や中性脂肪の蓄積を促進すること。狩猟民族であった欧米人は、高脂肪食・高エネルギー食の習慣が何千年も前からあり、多くのインスリン分泌を必要としました。それに対して、農耕民族であった日本人は低脂肪食・低エネルギー食を食べてきたので、欧米人ほどのインスリン分泌は必要ありませんでした。
ただ、現在は日本人も高脂肪食・高エネルギー食を摂ることが多くなっています。日本人は高脂肪食・高エネルギー食に対して十分な量のインスリンを分泌できないことから糖尿病や脂質異常症を招きやすく、それが「日本人は脂肪に弱い」といわれる理由です。
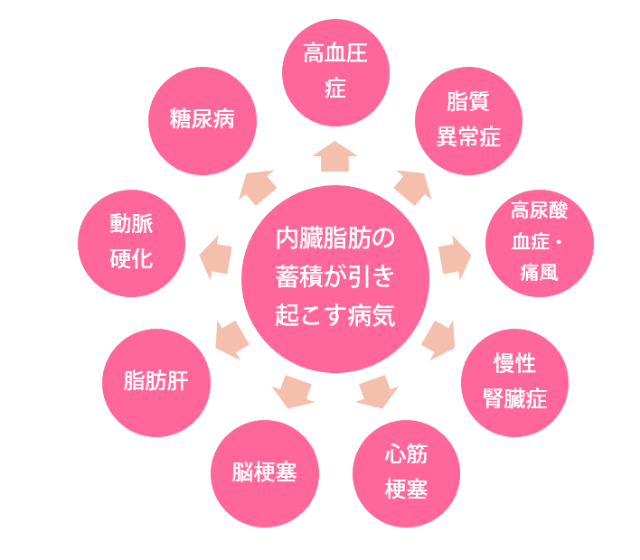
内臓脂肪が原因で、糖尿病・心筋梗塞など生活習慣病全般が起きやすい!
内臓脂肪から分泌される生理活性物質の影響により、「脂質異常症」、「高血圧症」、「糖尿病」を発症しやすくなります。これらは単独でも動脈硬化を進める原因となりますが、複数重なると、さらに動脈硬化が進行して心筋梗塞、脳梗塞の危険性が約3倍に高まるという報告があるほどです。また、内臓脂肪は血管修復作用のあるアディポネクチンの分泌を減少させることにもなり、動脈硬化が進行して生命にかかわる病気のリスクを一層高めることになるのです。
それらの危険性を広く認識してもらうために生まれたのが「メタボリックシンドローム」という概念。メタボリックシンドロームの判断基準に「腹部肥満があり、脂質異常、高血圧、高血糖のうち、2つ以上に当てはまる」とあるのはそのためです。
また、痛風や脂肪肝も比較的多く見られる合併症であり、内臓脂肪を原因とする病気は非常に多岐にわたっています。
腹部肥満の判断基準は、ウエスト周囲長が男性 85センチ・女性 90センチ以上
内臓脂肪の量は男女とも100平方センチメートル以上蓄積すると問題になりますが、それに相応するウエスト周囲長は男性で85センチ以上、女性で90センチ以上です。ただ、基準をオーバーしていなくても、ウエスト周囲長が身長の半分を上回っている人は内臓脂肪過多の疑いがあります。なお、ウエスト周囲長は腰の位置ではなく、おへその位置で測った周囲長が基準。その数値が基準を超え、さらに次のうち2項目以上に当てはまる場合にメタボリックシンドロームと診断されます。
●脂質異常(中性脂肪150mg/dL以上 かつ/またはHDLコレステロール40mg/dL未満)
●高血圧(上の血圧130mmHg以上 かつ/または下の血圧85mmHg以上)
●高血糖(空腹時血糖値110mg/dL以上)
【標準体重の落とし穴】
標準体重の測定には、「BMI」(ボディー・マス・インデックス)という体格指数が用いられます。BMIは体重(kg)を身長(m)の2乗で割ったものです。BMI22を示す体重が統計的に一番病気にかかりにくいことから、「標準体重」とされます。正常範囲はBMI18.5~25未満、肥満は25以上、高度肥満は30以上です。しかし、BMIだけでは筋肉と脂肪の割合が分からないので、BMIが肥満レベルに達していなくても、腹部肥満が進んでいるケースがあります。BMIが標準値だからといって、安心してはいけません。
内臓脂肪が多い場合、どんな治療を行うの?
メタボリックシンドロームは、食べ過ぎ、運動不足という生活習慣の乱れが大きな原因。生活の中に運動を取り入れると共に、過食・過栄養をやめて摂取カロリーを減らすことが治療の基本です。大切なことは、食事療法と運動をバランスよく取り入れること。無理な食事制限のみを行うと、ストレスがたまるだけでなく、大切な筋肉や骨まで弱くなってしまいます。運動により筋肉がつけば、日常生活で自然とカロリーが消費されるという基礎代謝が上がるメリットがあります。
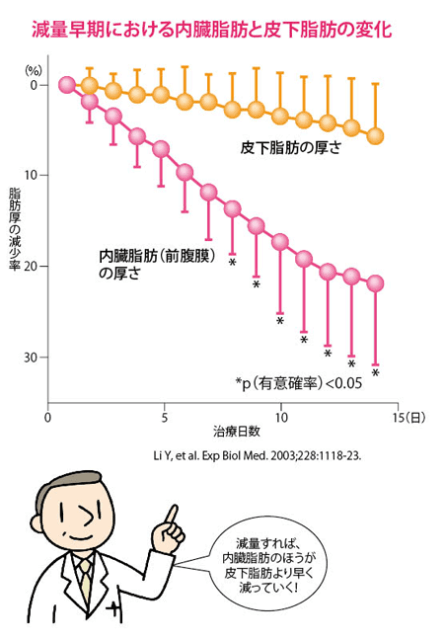
病院では、血液検査、CTスキャンで内臓脂肪の蓄積具合を検査した後、治療に取り組みます。患者には内臓脂肪の蓄積によるリスクを説明した上で、具体的な治療プランを提示します。特に内臓脂肪だけを効果的に減らす方法は存在しませんが、注目すべきは治療開始から2~4週間の初期段階では、皮下脂肪量より内臓脂肪量の減少が著しいこと。内臓脂肪は「余剰エネルギーの一時的な倉庫」ですから、まずそこから消費されていきます。
このため、食事・運動療法だけでメタボリックシンドロームはかなり改善できることが、従来の研究から明らかとなっています。
減量の目安は、現在の体重からまずは3%
現在の体重のまずは3%減少という比較的軽度の減量を、3~6カ月の緩やかなペースで達成することを目標にしましょう。減量をすると、臨床結果では次のような効果があることが確認されています。
●中性脂肪やLDL(悪玉)コレステロールの減少と、HDL(善玉)コレステロールの増加。
●高血圧を引き起こすホルモンであるアンジオテンシノーゲン、レニンなどの減少。
●糖尿病の発症率の抑制。
わずか1キロの減量であっても、ウエスト周囲長は1センチ短縮、内臓脂肪面積は7.5平方センチメートルの減少に相当します。体重60キロの人なら3キロ減らすことで、ウエスト周囲長を3センチ、内臓脂肪面積を22・5平方センチメートルも減らせる計算になります。
【成功の秘訣! 体重をグラフ化しよう 】
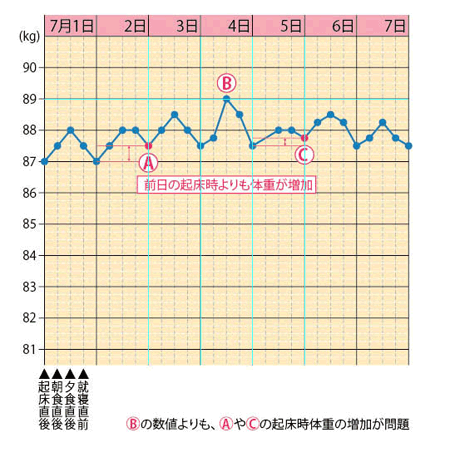
体重測定を意識的に行うことは、減量において非常に効果的です。測定のポイントは以下の3つ。
1、1週間の体重変動ではなく、毎日の変動に注目する
2、起床時の体重測定を基本とする
3、起床時の体重が増加した時は、その理由を検討する。多くは、前日の夕食内容や時間に問題があるはず。日々の改善を心がけましょう。
どんな食事をすれば太りにくくなる?
摂取カロリーを減らすことが基本となりますが、そのためには、1日3食きちんと摂ることが大切です。まず、朝食を抜いてはいけません。朝食を摂らないと、1日の食事のリズムが崩れやすくなるという悪影響があります。
朝食抜きでお腹が空き、お菓子を食べたとしても糖分は早く吸収されるので、昼食は空腹状態で摂ることになります。すると昼食を食べ過ぎ、夕食の時間が遅れがちに……。そして夕食から就寝までの間隔が短くなり、摂取したエネルギーが消費されず脂肪細胞にため込まれます。さらに、就寝中は消化活動が活発には行われないため、翌朝空腹感をあまり感じず、朝食を抜くという悪循環が繰り返されます。朝食で1食分のエネルギーを摂取しなかったとしても、まとめ食いや間食によるカロリーオーバーや、就寝前の過剰摂取で、内臓脂肪は増加の一途です。
また、カロリー計算の習慣をつけることも重要です。1日に必要なカロリーは、成人男性で2000~2200キロカロリー。成人女性で1800~2000キロカロリーです。まずは、その範囲に抑えた上で、減量プランを立てましょう。1キロの脂肪組織は7000キロカロリーですから、1カ月で1キロ減らすには、1日240キロカロリーずつ減らしていくことが目安になります。
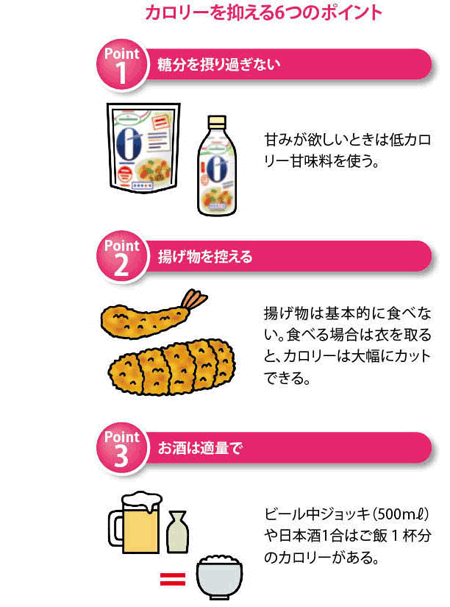
どんな運動を取り入れるといいの?
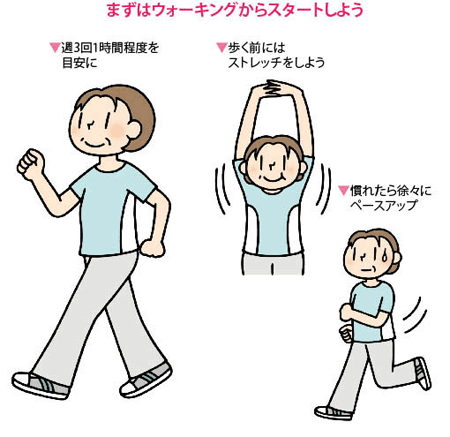
まずは手軽なウォーキングから始めてみましょう。週3回、30分~1時間程度がおすすめです。注意点としては、開始前にストレッチをすること。車や電車の移動で現代人は歩く機会が減っていることが多いので、いきなりだと、関節や筋肉を傷めることもあるからです。膝関節痛や腰痛がある人は、プールでの水中ウォーキングがよいでしょう。
慣れた後は、早足、ジョギングへのペースアップ、水泳やサイクリング、縄跳びなどをすれば、短時間で、より効率的にカロリーを消費できます。
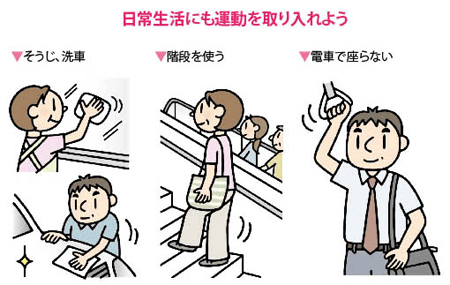
また、運動ができなくても、普段の生活の中でエネルギーの消費量を増やすことができます。まとまった時間がとれない場合には、家庭内、会社内、通勤中などで様々な工夫が可能です。日常生活で体を動かすコツは次の通りです。
※カッコ内は安静時に比べたエネルギー消費量
●そうじ、洗車など、家事でできるだけ体を動かす。(3.0~3.3倍)
●エレベーターやエスカレーターを使わず、階段を利用する。(4.0倍)
●電車やバスでは座らないようにする。(1.8倍)
●炊事をしながら、かかとの上げ下げ。(2.0倍)
●ふとんの上げ下ろしのときは、動作を大きく。(2.0倍)
●TVを見ているときも、横になって上の脚を上下させる。
●通勤でバスや電車を利用している人は、1つ手前の停留所、駅で降りて歩く習慣をつける。(やや速歩 3.5倍)
●食事の材料、買い物は1週間分を買いだめするのではなく、毎日歩いて買い出しに行き、歩く習慣をつける。

内臓脂肪を減らすために、まずは体重の5%減を目標に、今日から取り組んでみましょう。
 製品情報サイト
製品情報サイト